Trong chương này chúng ta sẽ tập trung làm rõ trọng tâm vai trò của quá trình lành thương trong quá trình tái sinh da. Đặc biệt trọng tâm là về quá trình tái sinh ở 2 loại hình da mỏng trẻ hóa da không xâm lấn (nonablative rejuvenation).
1. Cơ chế tái tạo da (Mechanisms of Photo rejuvenation)
Cơ chế tái tạo da mà không liên quan tới bong tróc da có 3 loại chính. Đầu tiên, đó là tạo tổn thương nhiệt trên da để kích thích xảy ra quá trình lành thương (thermal injury with subsequent wound healing). Thứ 2 là da tái sinh sau cytokine bị viêm nhiễm. Thứ 3 là điều biến ánh sáng (photomo dulation) rồi tái sinh.
1.Tạo tổn thương do nhiệt để kích thích xảy ra quá trình lành thương (Thermal injury with subsequent wound healing)
2. Cytokines viêm (Inflammatory cytokines)
3. Điều biến ánh sáng (Photo modulation)
Chúng tôi sẽ tiến hành làm rõ 3 cơ chế tái tạo da một cách ngắn gọn.
Đầu tiên do sau khi bị thương bởi nhiệt sau khi trị liệu vết thương (thermal injury with subsequent wound healing) cơ chế được gọi là cơ chế chính của tái tạo da. Cơ chế này vẫn chưa được biết chính xác nhưng vết thương do nhiệt sẽ phá hủy collagen của da. Các nguyên bào sợi được nhận định rằng chính là tế bào sản xuất collagen và tái tạo các vết thương.
Cơ chế này có mục đích tái tạo collagen mới nhưng mà cạnh đó cũng loại bỏ collagen không lành lặn, không hoạt động. Lý do phải loại bỏ các collagen cũ đã hư hại thì mới có thể sản xuất được collagen mới được suy đoán là do collagen dị dạng có đóng vai trò một phần trong kích hoạt tạo tín hiệu (trigger) hoặc là bộ khung để tạo ra collagen mới. Chúng tôi sẽ giải thích lại về sự biến hoá collgen một phần và toàn phần. Nhiệt độ mục tiêu làm cao tầng này 60°c (theo một số sách là 50 ~ 70°C).
Theo cơ chế này, hiệu quả có thể được nhìn thấy khác nhau bằng cách kiểm soát vị trí tổn thương nhiệt đối với lớp trung bì tùy thuộc vào mục đích điều trị. Ví dụ khi điều trị sẹo sâu hoặc nếp nhăn thì nhiệt được tạo ra từ sâu trong lớp trung bì. Hoặc làm sâu vào dây chằng(ligament) hoặc lớp cân (fascia) hoặc mỡ dưới da thì có thể làm cải thiện độ đàn hồi da. Theo CƠ chế này không chỉ laser mà ca các thiết bị sử dụng ánh sáng như IPL, tần số cao, sóng siêu âm và sóng radio (microwave) đểu có thể được sử dụng. Hầu hết các nhà nghiên cứu không chỉ sản xuất collagen bằng nguyên bào sợi khi dùng nhiệt làm tổn thương lớp hạ bì mà còn kích thích sửa chữa chất nền ngoại bào (dermal matrix remodeling), glucosaminoglycans.
Thứ 2, do nhiều lí do đa dạng mà các cytokine gây viêm làm tăng sự xuất hiện của lớp protein ngoại bào (extracellular matrix proteins). Ví dụ, nguyên bào sợi của người sản xuất các protein như collagen type I, fibronectin và decorin. Những cytokine gây viêm xuất hiện trong quá trình tổn thương tế bào và lành thương. Trong đó có cơ chế lành thương sau tổn thương nhiệt (thermal injury with subsequent wound healing)
Một số nhà khoa học ước tính răng các cytokine gây viêm này xảy ra trong các tế bào miễn dịch sau khi tổn thương mao mạch (superíìcial capillary damage) ở lớp bề mặt. Đèn Omi được thực hiện chiếu Dye laser trong 3 giờ ((pulsed dye laser, PDL. Tên sản phẩm N-lite) nhưng không có thay đổi trong các sợi collagen. Nhưng sau đó 2 tuần, 4 tuần, 5 tuần khi kiểm tra mô học cho thấy tăng collagen trong lớp hạ bì. Theo đó khi sử dụng laser mạch máu cũng giúp trong việc tái tạo da.
Nó cũng có liên quan đến cytokine giống như HSP(heat shock protein)và MMP (Matrix Metalloproteinase). Desmettre và Souil làm biến tính collagen khi được làm nóng từ 60°c trong hơn 1 giây nhưng mà nếu dưới 50°c thì gây thoái hoá bằng nhiệt không thể làm đủ năng lượng những vẫn có thể làm HSP hoạt động và làm tăng tính liên kết cho collagen. Đặc biệt họ enzyme MMP (matrix metallicoproteinase) đóng vai trò loại bỏ các protein như collagen và giúp trong việc tái tạo da nhưng mà cũng gây ra hiệu quả ngược. Vì Verani cho rằng nó ùng cũng phá hủy đường chéo một số bộ phận collagen bị hấp nhiệt nên hình thái thay đổi nếu tiếp xúc với nguyên bào sợi gây ngăn cản việc tổng hợp collagen. Orrige thì sau khi chiếu laser tẩy tế bào chết, dye laser hay laser C02 thì MMP tăng, đồng thời đưa ra giả thuyết ràng bằng cách loại bỏ collagen bị quang nhiệt hoá thì hoạt động của nguyên bào sợi được tăng lên để sản xuất collagen.
Thứ ba, điều biến ánh sáng (photomodulation) liệu pháp ánh sáng mức độ thấp (LLLT). Theo hiệu quả quang hóa (photochemical effect) có thể chia thành : điều chỉnh quang (photomodulation), PDT(photodynamic therapy), excimer laser. Theo đó điều chỉnh quang(photomodulation) có thể xem là hiện tượng một phần của hiệu quả quang hoá. Cách điều chỉnh ánh sáng được sử dụng để kiểm soát cơn đau. chữa lành vết thương, mụn viêm, và cũng dùng để tái tạo da. Nó được biết là có tác dụng bằng cách tăng hoặc ức chế hoạt động bình thường của các tế bào mà không tạo ra nhiệt(nonthermal).
Cụ thể là điều chỉnh sản xuất ATP của Ty thể(mitochơndri) hoặc là hiệu quả của bởi sự điều hòa hoặc điều hòa (downregulation) hoặc là điều chỉnh upregulation của thụ thể (receptor). Sự điều tiết ánh sáng đã gây tranh cãi trong nhiều thập kỷ về hiệu quả và cơ chế trị liệu nhưng mà hiện tại Hiện nay, nhiều nghiên cứu đã được thực hiện để chứng minh hiệu quả điều trị và cơ chế của nó. Tuy nhiên so với các cơ chế khác được biết là kém hiệu quả.
Nói về quá trình lành thương bằng tổn thương nhiệt (thermal injury with subsequent wound healing) tiếp theo của ba cơ chế tái tạo da do tổn thương nhiệt.
Đặc biệt, ba câu hỏi sẽ được giải quyết. Thứ 1, nếu nhiệt độ được tăng lên từ 60°c xảy ra sự biến tính, tới 100 ° c sự hóa hơi của protein. Nó có cùng hiệu quả ở bất kỳ nhiệt độ nào và không có tác dụng phụ? Thứ 2, Collagen trong da bị biến chất 100% thì có hiệu quả lớn nhất? Thứ 3 Trong lớp thượng bì thì phải tác dụng nhiệt ở chỗ nào? Ở bộ phận nào tác dụng nhiệt cũng không sao? Chúng ta cùng tìm hiểu về 3 câu hỏi trên.
2. Tổn thương mô (TissueDamage) 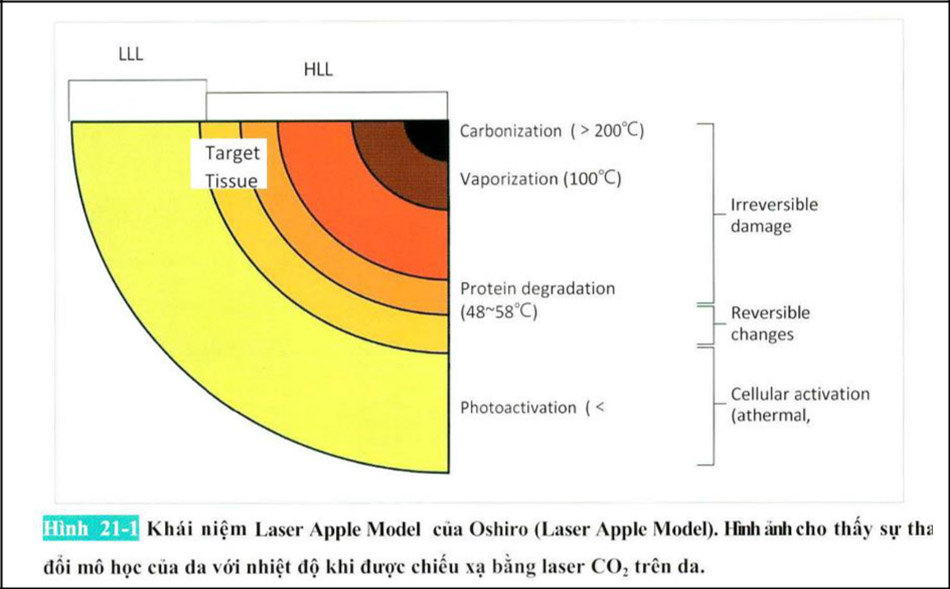
Nhiệt độ của da nếu tăng lên sẽ có nhiều biến hoá đa dạng. Hình 21-1 ở da nếu chiếu tia CO2 thì tuỳ theo nhiệt độ mà da biến đổi khác nhau theo hình. Đối với người chuyên kĩ thuật thì việc da có thay đổi cấu trúctheo từng cái thì cũng không quan trọng. So với việc da bị biến hoá thì điều quan trọng hơn là cấu tạo mong muốn có thay đổi hay không thay đổi.Tóm lại thì điều quan trọng là xác định bị tổn thương có thể đảo ngược (reversible) hay tổn thương không thể đảo ngược (irreversible). Và ở bức hình này không xuất hiện nhưng mà điều quan trọng cần lưu ý là có những lúc sẹo xảy ra trong quá trình tổn thương không hồi phục.
Khi chúng ta sử dụng Laser không xâm lấn (laser non-ablative) nếu chúng ta tăng năng lượng vừa phải, nhưng nếu lượng năng lượng nhiều vì bị bỏng (bum) nên sẽ sinh ra sẹo (scar) chúng ta sẽ thấy hiệu quả mà chúng ta muốn. Trẻ hoá làn da bằng cách bắn tia laser thì không có sự bốc hơi.
Theo đó chúng ta ngược lại những vết theo không thể lành xuất hiện dưới 100°c. Nói lại là trong những tổn thương có tính đảo ngược cũng có lúc là chúng ta mong muốn. Nhưng nếu bị tổn thương khác thường thì phát sinh dẹo mà chúng ta không mong muốn.
Calderhead cho là các tổn thương mô có thể đảo ngược và không hồi phục bao gồm thoái hóa mô và chết tế bào. Nó là khái niệm về ngưỡng tổn thương tia laser và ngưỡng được sinh tồn. Phương thức trị liệu đươc chia thành 3 loại: trị liệu ánh sáng năng lượng thấp- LLLT(Low-Level Light Therapy), trị liệu Laser năng lượng vừa phải- MLLT(Mid Level Laser Therapy), trị liệu ánh sáng năng lượng cao-HLLT(High-Level Light Therapy) (hình 21) LLLT được gọi là liệu pháp ánh sáng đèn led cực mạnh (liệu pháp ánh sáng photomodulation), 11LLT là liệu pháp sử dụng laser C02. Ọ- swith laser, hay là dùng IPL để trị liệu. Mô thượng bì không gây sẹo khi HLLT gây ra tổn thương không hồi phục như thủ thuật cắt đốt (ablation) hoặc đông máu (coagulation) nhưng mà dễ gây ra sẹo, nếu toàn bộ lớp trung bì, đặc biệt là lớp lưới trung bì bị đông lại hoặc bong tróc thì khả năng phát sinh seọ cao. Do đó khi trẻ hóa da không phải da nên được điều trị dưới ngưỡng sống còn gây tổn thương chỉ một phần của lớp trung bì chứ không nên làm toàn bộ lớp trung bì ngay ca với MLLT hoặc HLLT. Chi tiết sẽ được giải thích sau.
Nonablative skin remodeling: selective dermal heating with a mid-infrared laser and contact cooling combination.
Ross và cộng sự đã sử dụng tia laser 1550nm Er glass với đầu sapphire (sapphire tip) có khả năng làm lạnh tiếp xúc, cho phép nhiều loại năng lượng (400 đến 1200mJ) và chiếu xạ trên vùng da phía sau tai với số lần đa dạng (4 lần đến 40 lần) và quan sát thấy có sự biến đổi ngay lập tức.
Kết quả cho thấy ban đỏ (erythema) và phù da (edama), và đôi khi là hiện tượng trắng thượng bì tức thì (immediate epidermal whitening) xảy ra tùy theo năng lượng và tần số chiếu xạ khác nhau. Đặc biệt, trong trường hợp kết hợp tham số không có hiện tượng trắng thượng bì tức thì giữa các thông số năng lượng và tần số chiếu xạ khác nhau, ban đỏ và phù không tồn tại quá hai tuần và sau đó phục hồi không thể phân biệt được với mô bình thường. Tuy nhiên, trong sự kết hợp thông số có sự xuất hiện của hiện tượng trắng da tức thì, erosion và uncer phát sinh và sau khoảng 1~2 tháng sẽ để lại sẹo (atrophic scarring).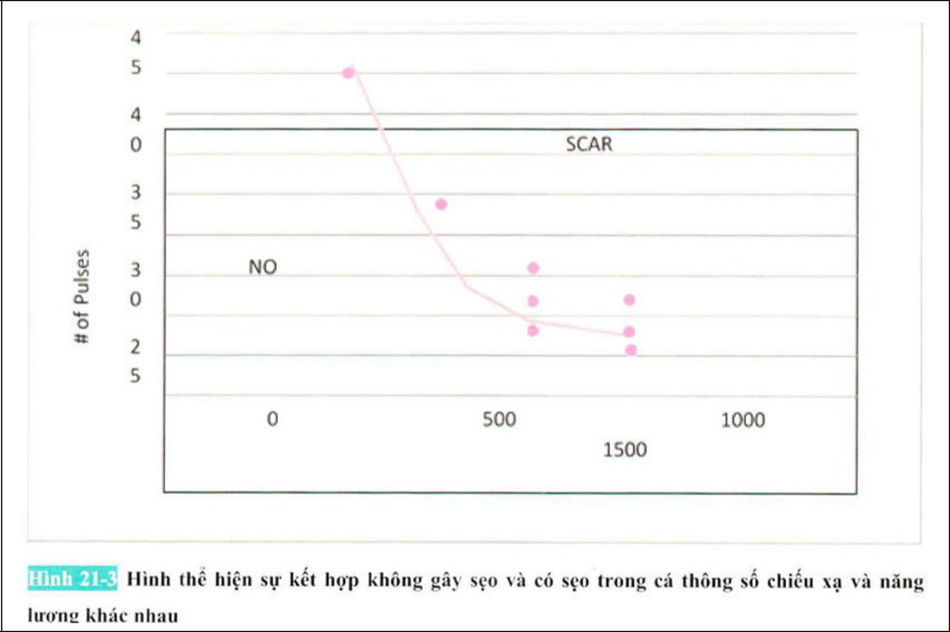
Hình 21-3 về sơ đồ kết hợp tham số năng lượng và số lần chiếu xạ gây sẹo. Có thể thấy rằng đường sẹo bị cong. Có thể thấy rằng sẹo xảy ra khi năng lượng cao và số lượng chiếu xạ tăng. Có thể hiểu được rằng nếu mức năng lượng cao và số lần chiếu xạ gia tăng sẽ gây ra sẹo. Không chỉ năng lượng mà cả số làn chiếu xạ cũng rất quan trọng. Tức là, ngay cà khi năng lượng thấp, một số lần chiếu xạ nhiều cũng có thể gây ra sẹo. Nói cách khác, sự xuất hiện của sẹo cũng tuân theo công thức Arrhenius.
Bài viết trên cho thấy rằng sự thật là luôn tồn tại ngưỡng sống gây sẹo và ngưỡng sống sót tuân theo công thức Arrhenius. Do đó, kỹ thuật tái tạo da phải gây ra tổn thương giữa ngưỡng chấn thương và ngưỡng sống sót. Ngoài ra, phạm vi điều trị tái tạo da (therapeutic window) rất hẹp. Điều trị thặng dư bằng 1PL là không liên quan vì dù cho nó có gây ra sự thay đổi khác thường cho vùng được giải phóng thông qua doanh thu thượng bì ngay ca khi nó thay đổi vượt quá ngưỡng sống sót. Thay vào đó, bởi vì tái tạo da đòi hỏi phải gây ra tổn thương dưới ngưỡng sống sót. nên phạm vi điều trị hẹp hơn IPL, khiến việc điều trị trở nên khó khăn.
3. Biến tính một phần và biến tính toàn phần của collagen (Partial or All Denatured Collagen)
Trong cấu trúc da của chúng ta, mô thay đổi khi da chịu tổn thương collagen. Vậy trong collagen có sự thay đổi này hay không ?
Prospective multicenter clinical trial of a minimally invasive temperature- controlled bipolar fractional radiofrequency system for rhytid and laxity treatment.
Alexiades-Armenakas và cộng sự đã thực hiện một cuộc điều tri bằng sóng cao tần (fractional radiofrequency with needle) sử dụng mũi kim lên nếp nhăn ở mặt và cổ đối với 100 bệnh nhân. Tần số cao này (sản phẩm nội địa Profound) là một thiêt bị có thể đo nhiệt độ trong da được kiểm soát từ nhiệt độ 62oC đến 78oC và thời gian chiếu xạ từ 3 giây đến 5 giây.
Theo kết quả thì nhiệt độ càng cao (p=0.08), thời gian chiếu càng dài (p=.03), khối lượng thoái hóa collagen càng lớn trên mô học(p=.05 thì hiệu quả cải tạo vết nhăn ngược lại lại thấp (bảng 21-2). Kết luận rằng thời gian chiếu trung bình là 3mm3 ở 4.9 giây 39.5°c thì thấy hiệu quả cho collagen nhưng nếu dưới 20 thì hiệu quả cho việc cai tạo nếp nhăn. Thời gian chiếu xạ là 4.2 giây ở nhiệt độ 66,7oC, nhóm thoái hóa collagen 2mm3 cho thấy cải thiện nếp nhăn hơn 20%.
Bài viết này không cho thấy sự tồn tại của ngưỡng sống sót nhưng mà cho thấy rằng chiếu nhiệt độ cao trong thời gian chiếu dài thì hiệu quả càng tốt hay ngược lại dù có ít vẫn có hiệu quả. Đặc biệt cho thấy collagen thoái hoá càng hiều thì hiệu quả ít. Và sau đó đã tiếp tục thảo luận như sau
Randomized, blinded, 3-arm clinical trial assessing optimal temperature and duration for treatment with minimally invasive fractional radiofrequency. Alexiades và cộng sự đã sử dụng tần số vô tuyến (fractional radiofrequency with needle) sử dụng kim như mô tả trong thảo luận trước.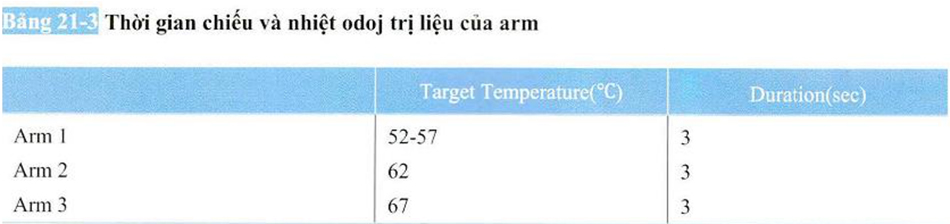
Mười lăm bệnh nhân được chia thành ba nhóm và mức độ cải thiện nếp nhăn (rhytids) và cải thiện sự chùng nhão (skin laxity) của da đã được đánh giá (bảng 21-3). Theo kết quả thì cải thiện nếp nhăn của nhóm 1, nhóm 2, nhóm 3 tương ứng là 25%, 29%, 40%, nhóm 3 có hiệu quả cao nhất, còn cải thiện nâng cơ mặt tương ứng là 25%, 36%, 34% và nhóm 2 và nhóm 3 có hiệu quả hơn. Và theo đánh gía chủ quan thì nhóm bệnh nhân 2 và 3 đạt hiệu quả.

Sau 6 tháng trị liệu nếp nhăn và sự chùng nhão của da, thì độ cải thiện và hệ số (pearson coefficient) tương ứng bằng 0.56, 0.47 so với mild correlation.
Bằng cách kết hợp các kết quả của hai thảo luận trên thì nhóm điều trị có thể được phân thành bốn nhóm. Bao gồm nhóm 52~57°c, nhóm 62°c, nhóm 67°c, 69°c. Kết quả cho thấy nhiệt độ càng cao (tổn thương collagen càng nghiêm trọng) thì hiệu quả đối với nếp nhăn và căng da càng tốt. Đặc biệt nhóm 69°c lượng biến tính collagen trở nên rộng hơn nhưng hiệu quả thấp.
Thế này không phải có vết sẹo nhưng lý do của việc phạm vi tổn thương collagen càng rộng hiệu quả càng ít theo thao luận là có 2 loại. Thứ nhất là mức độ thiệt hại càng nhỏ, việc cung cấp oxy cho toàn bộ vết thương càng tốt, giúp vết thương mau lành hơn, dẫn đến việc tái tạo collagen cao hơn. Thứ hai, người ta suy đoán rằng collagen bị biến tính một phần báo hiệu (trigger) việc sản xuất collagen mới, bởi vì collagen bị biến tính một phần được sản xuất ở nhiệt độ thấp hơn. Điều này đă được thao luận ở chương khác được gọi là trigger và scaffolding. Người ta suy đoán rằng collagen bị tác động bởi nhiệt trở hình thành khuôn cho collagen mới là cơ sở để tái tạo collagen (collagen remodeling). Trong một thí nghiệm in vitro và in vivo trên lợn thì collagen hoàn toàn phát triển mà có thể thấy bằng mặt và ngược lại sau đó cũng thấy xuất hiện sẹo.
Ngoài hai lý do này thì tôi cho rằng nguyên bào sợi của lớp lưới trung bì có liên quan đến việc chữa lành vết thương khác nhau không giống như các nguyên bào sợi của lớp nhú trung bì.
4. Nguyên bào sợi ở lớp trung bì nhú và lưới (Fibroblasts ill Papillary and Reticular Dermis)
Trong quá trình lành thương (wound healing) thì chúng ta biết được vai trò của nguyên bào sợi. Chúng tôi dã sử dụng phương pháp dermabrasion cơ học hoặc trẻ hóa da có xâm lấn (ablative rejuvenation), tái tạo bề mặt da (skin resurfacing) bảng laser C02 để loại bỏ da từ lớp nhú trung bì (papillary dermis) đến lớp trung bì lưới (reticular dermis). Và cũng cho thấy khả năng để lại sẹo vĩnh viễn là cao.
Đặc biệt, người ta biết rằng nên dừng việc lột da trên lớp da bị thoái hoá khi thực hiện trẻ hóa da bằng laser CO: Lý do nó có màu vàng là do tuyến bã nhờn, là ranh giới giữa lớp nhú và lưới của tầng trung bì. Lột sâu hơn ranh giới này và làm tổn thương lớp lưới trung bì, da trở nên cứng, như vết thương bỏng dày, dẫn đến sẹo vĩnh viễn không có phần phụ thượng bì, như nang lông, tuyến bã nhờn và chàm. Tại sao có nhiều khả năng xảy ra sẹo nêu lớp lưới trung bì bị tổn thương ?
Nguyên bào sợi (Fibroblasts) tổng hợp tất cả các thành phần của trung bì. Thông thường, nó điều chỉnh và thay thế tổng hợp collagen và chất nền ngoại bào (dermal extracellular matrix, ECM). Nguyên bào sợi được biết là có vai trò đặc biệt quan trọng trong quá trình lành thương, nhưng mà khi xảy ra tổn thương mô thì nguyên bào sợi di chuyển đến vị trí tổn thương, tạo ra collagen mới và Thúc đẩy quá trình lành vết thương. Các nguyên bào sợi khác nhau ở vị tri lớp nhú trung bì và lưới trung bì, nhưng nguyên bào sợi trong lớp trung bì nhú được biêt là chúng ở dạng hoạt động (active) nhiều hơn. Chúng ra sẽ tìm hiểu thêm về sự khác biệt giữa nguyên bào sợi ở lớp nhú và nguyên bào sợi ở lớp lưới.
Ryan R. Driskell nghiên cứu đã chỉ ra rằng nguồn gốc nguyên bào sợi ở lớp nhú và các nguyên bào sợi ở lớp lưới khác nhau. Tóm lại là nguyên bào sợi của lớp nhú tạo nên trung bì nhú và điều chỉnh nang lông (hair follicle) và CƠ dựng lông (arrector pili muscle). Trong khi chúng đóng một vai trò quan trọng trong sự phát triển của lông tóc, các nguyên bào sợi của lớp trung bì có lưới lại tạo ra lớp trung bì lưới và lớp mỡ bên dưới – hạ bì (hypodemis).
Cùng nhau xem kỳ nghiên cứu của Ryan R. Driskell
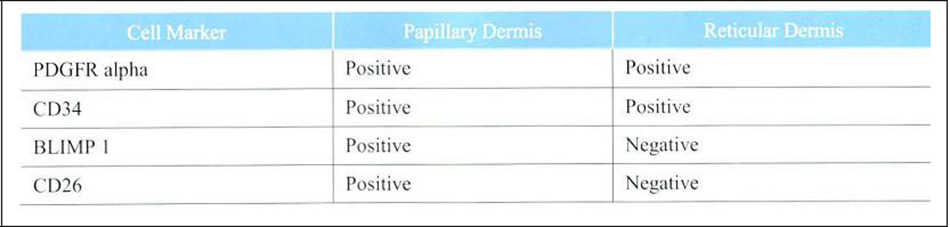
Tiêm 19 kháng thể được gọi là ‘fibroblast markeCcủa chuột vào chuột và thử nghiệm chúng vào ngày thứ 2 sau khi sinh cho thấy các nguyên bào sợi của lớp trung bì nhú và lưới có các dấu hiệu nguyên bào sợi khác nhau (Bảng 21-4).
Abbreviation: BLIMP, B-lymphocyte-induced maturation protein; CD, cluster differentiation; DLK1, Delta-like homolosue 1; Lrigl, leucine-rich repeats and immunoglobulin like domains protein 1; PDGFR alpha, plateletderived growth factor receptor alpha; Seal, stem cells antigen 1.
Theo kết quả thì PDGFR-afibroblast marker và CD34 thường được tìm thấy trong các nguyên bào sợi của lớp trung bì nhú hoặc trung bì lưới nhưng mà lại thấy BLIMP- lvà CD26, Lrigl trong nguyên bào sợi. Seal và DLK.I chỉ được tìm thấy trong các nguyên bào sợi của lớp trung bì lưới.
Hai nguyên bào sợi Fibroblast markers được tiết ra từ da và trộn lẫn với nhau và chèn silicon được đưa vào phía sau chuột thí nghiệm và các nguyên bào sợi hỗn hợp đã được tiêm (Hình 21-5).
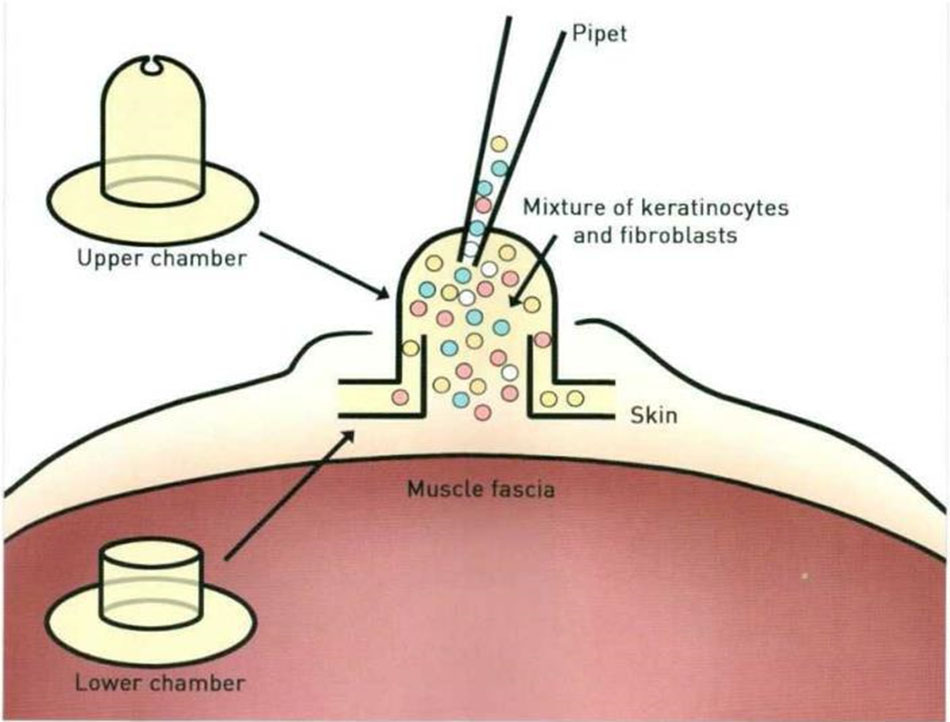
Đáng ngạc nhiên, các nguyên bào sợi trong hộp chứa sản xuất mô giống như da. Lớp trung bì nhú cũng như lớp trung bì lưới được chia làm 2 lớp, collagen type VII và cấu thành từ các sợi néo trung bì (anchoring fibril).
Tiêm tế bào CD26 +. BLIMP + và Sca-phốt pho (nguyên bào sợi có nguồn gốc từ lớp trung bì nhú) vào dụng cụ silicon, chúng tôi xác nhận rằng lớp trung bì nhú đã được tạo ra và các tế bào có dấu hiệu khác (nguyên bào sợi có nguồn gốc từ lớp trung bì lưới). Các tế bào CD26 +, BLIMP + và Sca-phốt pho (nguyên bào sợi có nguồn gốc từ lớp trung bì nhú) đóng vai trò quan trọng trong sự hình thành nang lông, trong khi các tế bào CD26-. BLIMP-và DLK1 + (nguyên bào sợi có nguồn gốc từ lớp trung bì lưới) nó được xác nhận là hình thành giữa một phần lớp trung bì lưới và hạ bì ((hypodermis – lớp mỡ dưới da) . Dựa trên những phát hiện trên, có thể gia định rằng nguồn gốc của nguyên bào sợi của hai lớp hạ bì là khác nhau và đóng vai trò khác nhau trong quá trình chữa lành vết thương ((wound healing process).
Chữa lành vết thương có thể được chia thành hai loại. Hồi phục vết thương (reparative wound healing) tái tạo vết thương (regenerative wound healing). Chữa lành vềt thương là sự chữa lành hồi phục các tổn thương chẳng hạn như sẹo bỏng (burn scar), những vết thương để lại sẹo và mô cũng như thành phản khác như nang lông, và tuyến bã và những thay đổi của những phần ko liên quan đến thượng bì. Tái tạo vết thương (regenerative wound healing) là sự tái tạo tiêu biểu chúng ta thấy ở các loài nha con sa giông, kỳ nhông (newt, salamanders) và bào thai (human fetus).
Tóm lại tổng hợp các nội dung nêu trên chúng ta có, nếu chỉ tổn thương ở lớp thượng bì và lớp trung bì nhú thì sự tái tạo chữa lành là vai trò của nguyên bào sợi của lớp trung bì nhú, tạo ra lớp biểu bì và lớp trung bì nhú hoàn toàn mới. Nếu nó làm tổn thương lớp trung bì lưới thì vai trò chữa lành vết thương thuộc về các nguyên bào sợi của lớp trung bì lưới có thể ứng dụng chữa lành vết thương sẹo. Nếu như vậy thì tại sao không tái tạo hoàn toàn vết thương ở lớp trung bì lưới giúp xóa bỏ hoàn toàn sẹo mang làn da đẹp hoàn hao không tì vểt? Hãy nghĩ đến chức năng là rào cản bảo vệ da của cơ thể chúng ta đó là chức năng quan trọng. Theo đó. trong khi dù lớp thượng bì và trung bì nhú có tổn thương thì phần còn lại là lớp trung bì lưới vẫn đảm bảo chức năng rào cản bảo vệ da, do đó không có vấn đề gì về chức năng rào cản ngay ca khi quá trình hồi phục được thực hiện. Nêu nó bị tổn thương thậm chí để lại sẹo thì nó cùng không được chữa lành để phục hồi nhanh chống chức năng là hàng rào bảo vệ da.
Khi chúng ta đưa ra kết luận về sự khác nhau của nguyên bào sợi ở trung bì nhú và lớp trung bì lưới ứng dụng vào việc chọn loại laser nào phù hợp cho mỗi sự chữa lành vết thương. Loại laser nào cho hiệu quả cao nhất? Đã được biết đến loại laser nào hiệu quả tốt trong điều trị tái tạo da? Trước hết, xét về laser hiệu quả nhất để trẻ hóa da của lớp trung bì nhú là trẻ hóa da bằng laser xâm lấn C02. Vậy đâu là loại laser hiệu quả nhất cho lớp trung bì lưới?
Không chỉ lớp trung bì lưới mà còn cả lớp trung bì nhú đều sẽ lý tưởng hơn nếu collagen được tái tạo, theo đó ta sử dụng kết hợp phương pháp điều trị da đa mô thức (combination therapy). Nếu vậy, nên lựa chọn và kết hợp những phương pháp gì? Tham khảo bảng 21-5 cho một số phương pháp điều trị kết hợp. Ví dụ, phương pháp hiệu quả nhất tái tạo bề mặt (laser resurfacing) bảng laser với laser C02 và laser vi phân C02 fractional để điều trị hiệu quả nhất của lớp trung bì nhú và lớp trung bì lưới. Tuy nhiên, nếu các thủ thuật diễn ra trong cùng một ngày, các tác dụng phụ nghiêm trọng có thể xảy ra, vì vậy tốt hơn là nên thực hiện thủ thuật theo phát đồ riêng biệt theo thời gian.
Có lẽ phương pháp tái tạo da bề mặt bóc tách không hiệu quả nhất là kỹ thuật Genesis và RF vi kim. Nhưng việc tái tạo bề mặt và trẻ hóa da không xâm lấn cần được kết.Da có thể được tái tạo bằng laser C02, sau đó là RF kim.
Tóm lại, các mục tiêu điều trị là trung bì nhú và trung bì lưới chúng ta có thể lựa chọn các liệu pháp MLLT (Mid Level Laser Therapy) và 1 lLLT(High-Level Light Therapy). Theo đó, bốn phương pháp điều trị kết hợp là có thể được áp dụng.
Điều quan trọng ở đây là lớp trung bì lưới được không chữa lành bởi HLLT vi việc chữa lành và có thể để lại sẹo vì vậy không dùng HLLT cho lớp trung bì lưới.
Trước đó, tôi đã nói về ba câu hỏi trong cơ chế tái tạo da. Tóm tắt câu trả lời cho ba câu hỏi này.
Đầu tiên, nhiệt độ nên được cân nhắc trong tái tạo da. Không chỉ ở ngưỡng tổn thương (damage threshold) mới dễ để lại sẹo mà ca ngưỡng tồn tại (survival threshold) cũng thế. Tất nhiên việc tăng nhiệt độ lên cao không có tác dụng tốt. Theo đó chúng ta sử dụng dựa trên quy tat therapeutic window thì thấy nó rất hẹp và có nguy cơ để lại sẹo, hãy nhớ nguy cơ phát triển sẹo. Thứ 2 không phải tác động làm thay đổi collagen 100% là tốt mà sự thay đổi chung của tất cả các yếu tố s4 mang lại hiệu quả cao hơn.
Điều này đặc biệt là với lớp trung bì lưới, thứ 3 là vị trí cần được cân nhắc, cần xem xét đến vị trí tạo tổn thương của lớp trung bì, đặc biệt là lớp trung bì lưới, cần được điều trị hiệu quả và an toàn bởi laser vi phân fractional.
Tham khảo
1. Park Seung-ha và Yoo-Chul Lee, Laser Skin Mould.
2. Cutaneous and Cosmetic Laser Surgery, 1st ed, Mitchel.
3. Procedures in Cosmetic Dermatology Series; Lasers and Lights 3rd ed. W.B. Saunders.
4. Laser and IPL Technology in Dermatology and Aesthetic Medicine, Raulin.
5. Lasers in dermatology and medicine, Keyvan Nouri.
6. Lee Wook, Nguyên tắc của IPL và việc sử dụng nó.
7. Kim ws. Is light-emitting diode phototherapy(LED-LLLT) really effective? Laser Ther. 2011;20(3):205-15.
8. Calderhead RG. Low Level Light Therapy with Light-Emitting Diodes for the Aging Face. Clin Plast Surg. 2016;43(3):541-50.
9. Ross EV, Nonablative skin remodeling: selective dermal heating with a mid-infrared laser and contact cooling combination. Lasers Sure Med. 2000;26(2): 186-95.
10. Alexiades-Armenakas M. Prospective multicenter clinical trial of a minimally invasive temperature- controlled bipolar fractional radiofrequency system for rhytid and laxity treatment. Dermatol Surg. 2013;39(2):263-73.
11. Alexiades M. Randomized, blinded, 3-arm clinical trial assessing optimal temperature and duration for treatment with minimally invasive fractional radiofrequency. Dermatol Surg. 20l5;41(5):623-32.
12. Woodley DT. Distinct Fibroblasts in the Papillary and Reticular Dermis: Implications for Wound Healing. Dermatol Clin. 2017;35( 1 ):95-100
Xem thêm
SỰ THAY ĐỔI CỦA COLLAGEN VÀ NGUYÊN BÀO SỢI KHI LÃO HÓA
TÁC ĐỘNG CỦA LASER PICOFRACTIONAL TỚI LỚP TRUNG BÌ TRONG LÃO HÓA DA